Wenn der Zucker aus dem Takt gerät: Diabetes 2026 zwischen Hightech und Lebensstil

Die Dimension des Problems
Weltweit nimmt die Zahl der Menschen mit Diabetes weiter zu, vor allem durch den Boom des Typ-2-Diabetes in alternden und zunehmend übergewichtigen Gesellschaften. Für Europa geht der aktuelle IDF-Atlas von rund 65 Millionen Betroffenen aus. In Deutschland leben nach Auswertungen von IDF-Atlas und Versorgungsdaten etwa 6,7 bis 7 Millionen Erwachsene mit Diabetes, überwiegend Typ 2, was ungefähr einem von neun Erwachsenen entspricht. Besonders relevant für die Versorgung ist, dass ein erheblicher Anteil der Fälle lange unentdeckt bleibt.
Inhaltsverzeichnis
Toggle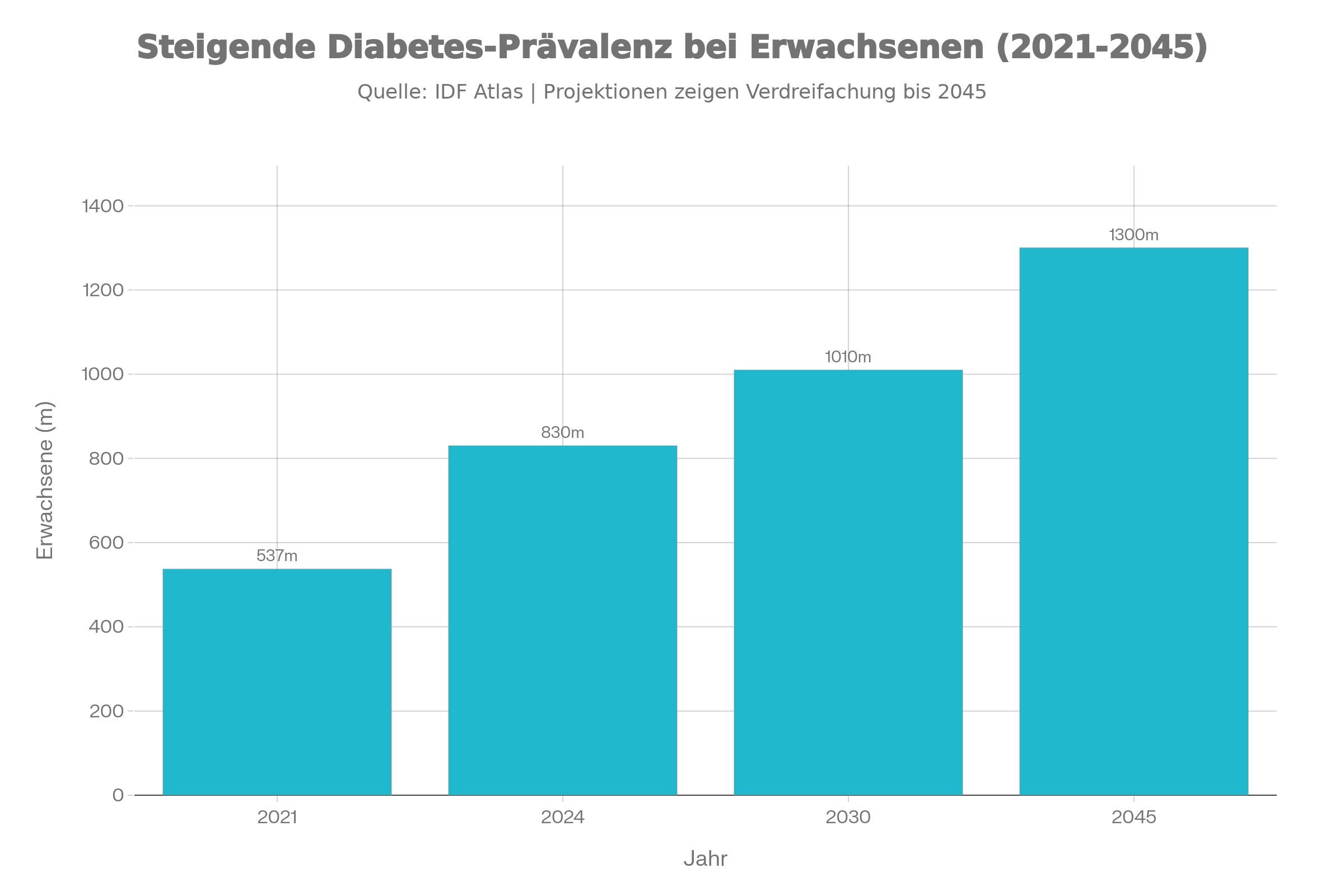
Was Typ 1 und Typ 2 unterscheidet
Diabetes Typ 1 ist eine Autoimmunerkrankung: Das Immunsystem zerstört die insulinproduzierenden Beta-Zellen der Bauchspeicheldrüse, wodurch ein absoluter Insulinmangel entsteht. Die Folge ist ein meist rascher Krankheitsbeginn mit ausgeprägten Symptomen und einer lebenslangen Notwendigkeit zur Insulintherapie.
Diabetes Typ 2 beginnt dagegen als Stoffwechselstörung mit Insulinresistenz, bei der die Körperzellen nicht mehr ausreichend auf Insulin reagieren. Die Bauchspeicheldrüse versucht, dies durch eine gesteigerte Insulinproduktion auszugleichen, erschöpft aber im Laufe der Jahre, sodass ein relativer Insulinmangel entsteht.
Typ 1 tritt häufig in Kindheit, Jugend oder frühem Erwachsenenalter auf, kann aber in Form des langsam verlaufenden LADA auch erstmals im mittleren Alter diagnostiziert werden. Typ 2 entwickelt sich meist schleichend im Erwachsenenalter, ist eng mit Übergewicht, Bewegungsmangel und genetischer Veranlagung verknüpft und bleibt oft lange unbemerkt.
Hormone als heimliche Regisseure
Im Mittelpunkt des Zuckerstoffwechsels steht Insulin, das die Aufnahme von Glukose in Muskel- und Fettzellen ermöglicht und gleichzeitig die Glukoseproduktion der Leber bremst. Glukagon wirkt als Gegenspieler, steigert die Glukosefreisetzung aus der Leber und sorgt dafür, dass der Blutzucker in Fastenphasen nicht zu stark absinkt.
Dazu kommen Hormone des Verdauungstrakts, die sogenannten Inkretine wie GLP-1 und GIP: Sie verstärken die Insulinantwort nach dem Essen, bremsen Glukagon und verlangsamen die Magenentleerung. Gleichzeitig beeinflussen Stresshormone wie Cortisol sowie Sexualhormone die Insulinempfindlichkeit, sodass chronischer Stress, Schlafmangel oder hormonelle Umstellungen (Pubertät, Schwangerschaft, Wechseljahre) die Blutzuckerkontrolle erschweren können.
Gerade bei Typ 2 ist das Zusammenspiel aus Insulin, Glukagon, Inkretinen und Fettgewebe entscheidend: Viszerales Bauchfett ist hormonell aktiv, fördert Entzündungen und beeinträchtigt die Insulinwirkung – ein Grund, warum Gewichtsverlust zentrale Therapie bleibt.
Neue Medikamente 2026: Inkretine als neue Säule der Therapie
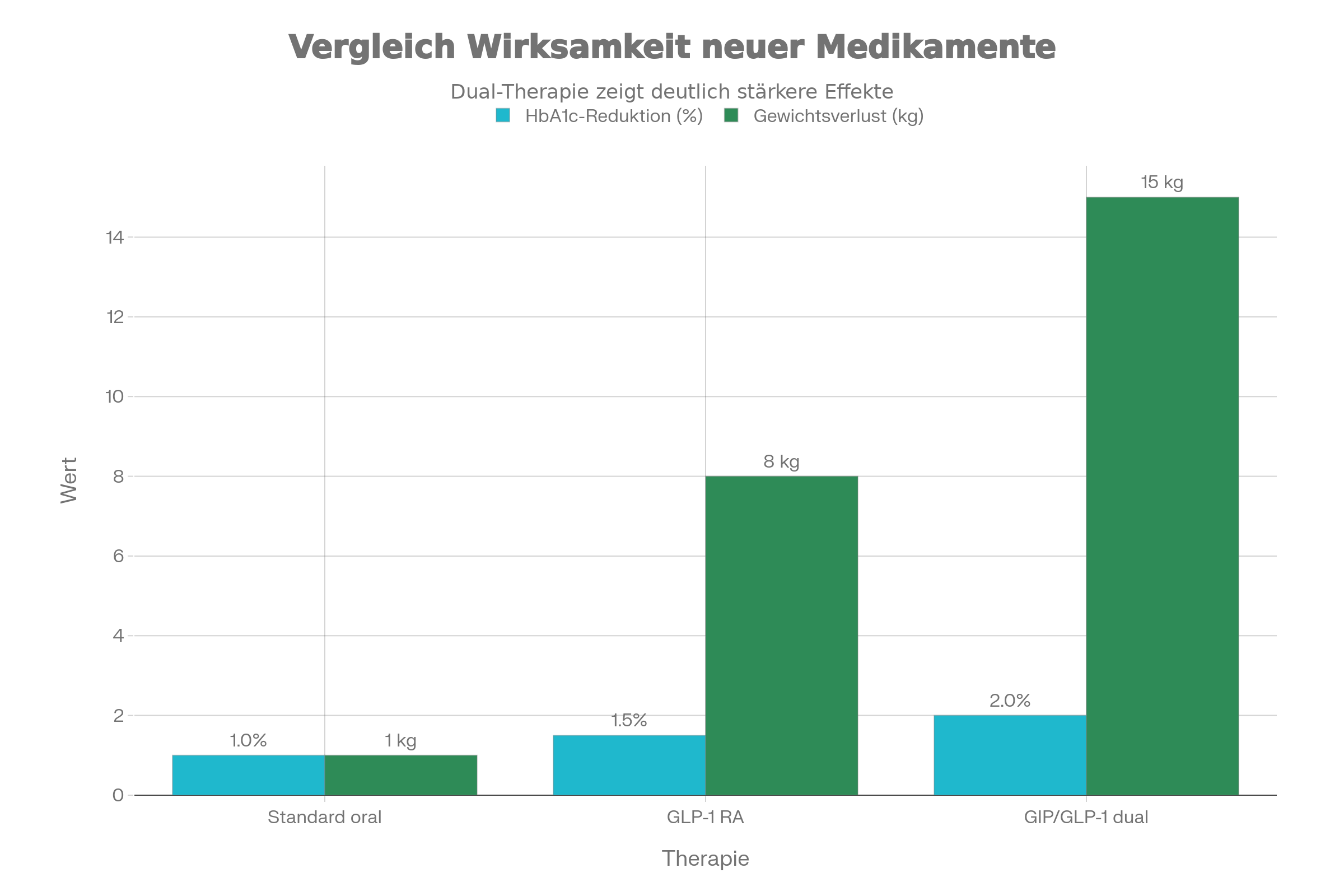
Die Therapie des Typ-2-Diabetes hat sich in den letzten Jahren durch Inkretin-Mimetika grundlegend verändert. Diese Präparate imitiert Darmhormone, die nach Mahlzeiten die Insulinproduktion gezielt ankurbeln, Glukagon hemmen, die Magenentleerung verlangsamen und Sättigungssignale ans Gehirn senden. Das Ergebnis: stabilerer Blutzucker und oft deutlicher Gewichtsverlust ohne großen Heißhunger.
Semaglutid zählt zu den etablierten GLP-1-Rezeptoragonisten und senkt nicht nur den Blutzucker, sondern reduziert auch kardiovaskuläre Risiken. Viele Patienten verlieren darunter 10 bis 15 Kilogramm, was die Stoffwechselgesundheit nachhaltig verbessert. Tirzepatid geht weiter und aktiviert sowohl GLP-1- als auch GIP-Rezeptoren. Klinische Studien belegen höhere Wirksamkeit bei Blutzuckerkontrolle und Gewichtsreduktion im Vergleich zu Semaglutid – teilweise mit Abnahmen von über 20 Kilogramm.
Für 2026 steht Orforglipron im Fokus, ein oraler GLP-1-Rezeptoragonist, der die Vorteile der Spritzen in Tablettenform bietet. Tägliche Einnahme ohne Injektionen macht die Therapie zugänglicher. Ergänzend schützen SGLT2-Hemmer Niere und Herz, indem sie überschüssigen Zucker über den Urin ausscheiden und so das Risiko für Infarkt oder Nierenversagen senken.
Beim Typ-1-Diabetes bleibt Insulin unverzichtbar, doch kontinuierliche Glukosemesssysteme und intelligente Insulinpumpen erleichtern die Therapie. Diese Technologien dosieren präzise, minimieren Hypoglykämien und steigern die Lebensqualität.
Die Therapie des Typ-2-Diabetes hat sich in den letzten Jahren durch Inkretin-Mimetika grundlegend verändert. Diese Präparate imitiert Darmhormone, die nach Mahlzeiten die Insulinproduktion gezielt ankurbeln, Glukagon hemmen, die Magenentleerung verlangsamen und Sättigungssignale ans Gehirn senden. Das Ergebnis: stabilerer Blutzucker und oft deutlicher Gewichtsverlust ohne großen Heißhunger.
Semaglutid zählt zu den etablierten GLP-1-Rezeptoragonisten und senkt nicht nur den Blutzucker, sondern reduziert auch kardiovaskuläre Risiken. Viele Patienten verlieren darunter 10 bis 15 Kilogramm, was die Stoffwechselgesundheit nachhaltig verbessert. Tirzepatid geht weiter und aktiviert sowohl GLP-1- als auch GIP-Rezeptoren. Klinische Studien belegen höhere Wirksamkeit bei Blutzuckerkontrolle und Gewichtsreduktion im Vergleich zu Semaglutid – teilweise mit Abnahmen von über 20 Kilogramm.
Für 2026 steht Orforglipron im Fokus, ein oraler GLP-1-Rezeptoragonist, der die Vorteile der Spritzen in Tablettenform bietet. Tägliche Einnahme ohne Injektionen macht die Therapie zugänglicher. Ergänzend schützen SGLT2-Hemmer Niere und Herz, indem sie überschüssigen Zucker über den Urin ausscheiden und so das Risiko für Infarkt oder Nierenversagen senken.
Beim Typ-1-Diabetes bleibt Insulin unverzichtbar, doch kontinuierliche Glukosemesssysteme und intelligente Insulinpumpen erleichtern die Therapie. Diese Technologien dosieren präzise, minimieren Hypoglykämien und steigern die Lebensqualität.
Lebensstil: Wann sich welcher Typ in den Griff bringen lässt
Für Typ-1-Diabetes gibt es derzeit keine etablierte Möglichkeit, die Autoimmunreaktion dauerhaft zu stoppen, sodass die Erkrankung nicht in Remission gehen kann. Lebensstilmaßnahmen bleiben dennoch entscheidend, um Insulinbedarf, Gewicht, Blutdruck und Blutfette günstig zu beeinflussen und Spätkomplikationen zu vermeiden.
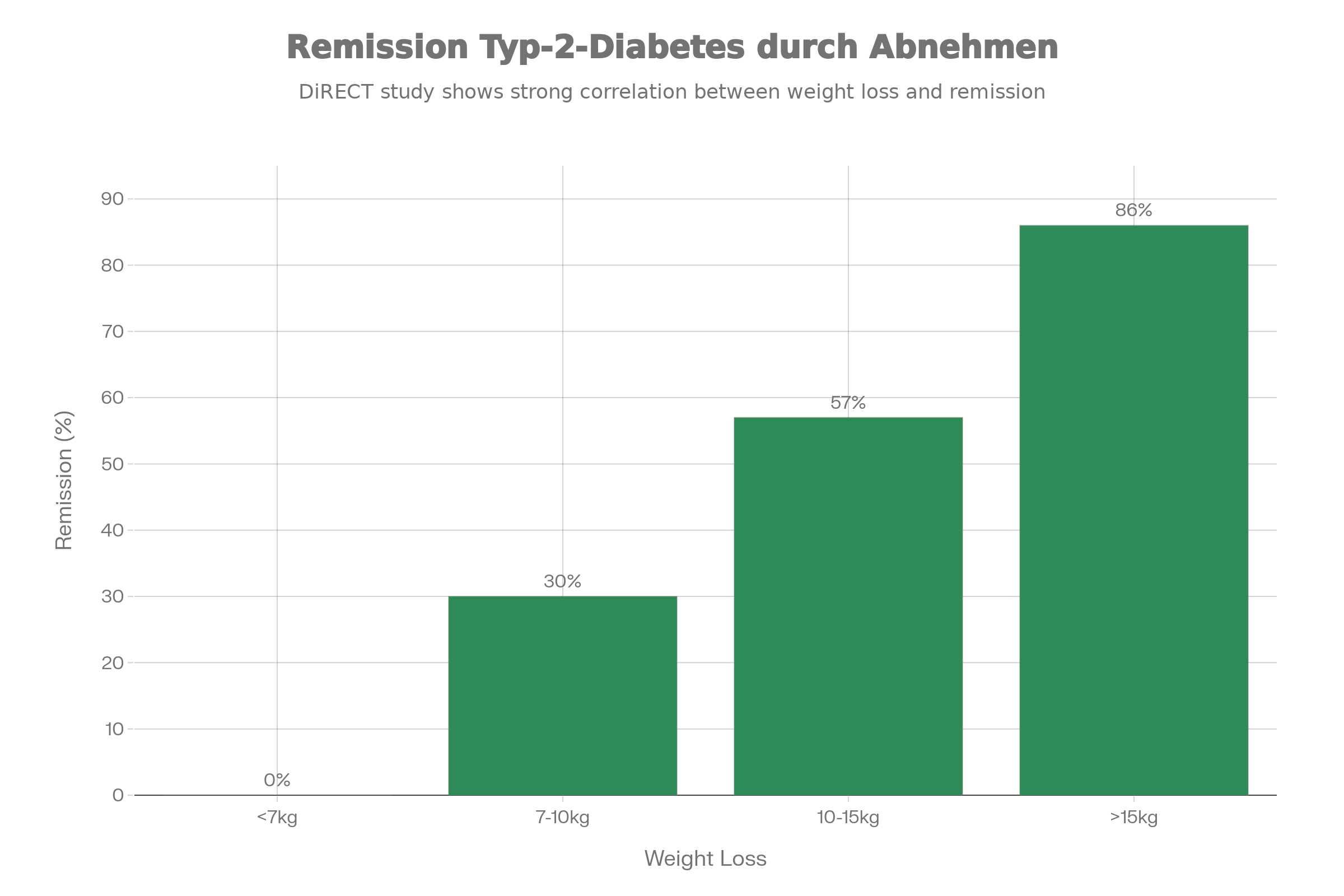
Ganz anders Typ 2: Hier zeigen mehrere Studien, dass die Erkrankung bei einem Teil der Betroffenen in Remission gehen kann, wenn es gelingt, substantiell an Gewicht zu verlieren. In der britischen DiRECT-Studie erreichten etwa 46 Prozent der Teilnehmenden mit intensivem Abnehmprogramm nach einem Jahr eine Remission, und bei Personen mit mindestens 15 Kilogramm Gewichtsverlust lagen die Remissionsraten bei knapp 90 Prozent.
Entscheidend ist der Zeitpunkt: Die größten Chancen auf eine Remission bestehen in den ersten Jahren nach Diagnosestellung, solange die Beta-Zellen noch nicht irreversibel geschädigt sind. Parallel zeigen Daten, dass sogar Menschen mit prädiabetischen Vorstufen ihr Risiko dramatisch senken können, wenn sie rund 7 Prozent ihres Körpergewichts verlieren und die Blutzuckerwerte in den Normalbereich zurückführen.
Was konkret notwendig ist
Die Bausteine eines modernen Diabetesmanagements lassen sich in vier Ebenen ordnen, die sich gegenseitig verstärken.
Stoffwechselentlastung
- Gewichtsreduktion bei Typ 2, oft bereits 5–10 Prozent des Ausgangsgewichts, verbessert Insulinempfindlichkeit und Blutzucker deutlich.
- Eine Ernährung mit wenig hochverarbeiteten Kohlenhydraten, bevorzugt ballaststoffreichen Lebensmitteln, gesunden Fetten und ausreichendem Eiweiß wirkt sich positiv auf HbA1c und Gewicht aus.
Bewegung als Medikament
- Regelmäßige körperliche Aktivität steigert die Insulinwirkung in Muskulatur und Leber und kann den Bedarf an Medikamenten senken.
- Schon etwa 150 Minuten moderat-intensiver Bewegung pro Woche, ergänzt durch Krafttraining, verbessern Blutzucker, Blutdruck und Fettstoffwechsel merklich.
Präzisionsmedikamente und Technologie
- Bei Typ 2 sollten heute neben Metformin frühzeitig Substanzen mit Zusatznutzen für Herz und Nieren erwogen werden, insbesondere GLP‑1‑Rezeptoragonisten und SGLT2‑
- Bei Typ 1 verbessern kontinuierliche Glukosemessung und algorithmusgestützte Insulinpumpen Zeit im Zielbereich und Lebensqualität und reduzieren Hypoglykämien.
Risikomanagement und mentale Gesundheit
- Blutdruck- und Lipidmanagement, Rauchstopp und konsequente Kontrolle von Nieren- und Augenfunktion sind zentral, um Herzinfarkt, Schlaganfall und andere Spätkomplikationen zu verhindern.
- Psychologische Unterstützung, Schulungsprogramme und digitale Coaching-Angebote helfen, die hohe Alltagslast einer chronischen Erkrankung zu bewältigen und die langfristige Adhärenz zu stärken.
Bei alledem gewinnt die personalisierte Medizin an Gewicht: Alter, Begleiterkrankungen, genetische Prädisposition, psychosoziale Situation und individuelle Ziele bestimmen zunehmend, welche Kombination aus Lebensstilintervention, Medikamenten und Technik sinnvoll ist.
Hormone, Gewicht und Zeitpunkt: Ein empfindliches Gleichgewicht
Insulinresistenz, Gewicht und Hormonbalance verstärken sich häufig gegenseitig: Viszerales Fettgewebe schüttet Botenstoffe aus, die Entzündungen fördern und die Insulinwirkung schwächen. Gleichzeitig beeinflussen Schlafmangel und Stress über Cortisolspiegel und autonome Regulation sowohl den Appetit als auch den Glukosestoffwechsel.
Inkretinmimetika nutzen dieses Netzwerk gezielt: GLP‑1‑Analoga steigern die glukoseabhängige Insulinsekretion, senken Glukagon, reduzieren Appetit und verlangsamen die Magenentleerung – ein hormonelles „Reframing“, das sowohl Blutzucker als auch Gewicht positiv beeinflusst. Duale GIP/GLP‑1‑Agonisten gehen noch weiter, indem sie zusätzlich den Energieverbrauch erhöhen und Fettverbrennung anregen.
Gerade für die Langlebigkeit ist relevant, dass langfristige Hyperinsulinämie und chronisch erhöhte Glukosewerte über Glykierung, oxidativen Stress und Gefäßschäden die Alterungsprozesse im Körper beschleunigen können. Eine möglichst frühe Normalisierung der hormonellen Signale scheint deshalb ein zentrales Ziel, das weit über das bloße Erreichen eines Ziel-HbA1c hinausgeht.
Diabetes und Langlebigkeit: Wie viel Lebenszeit steht auf dem Spiel?
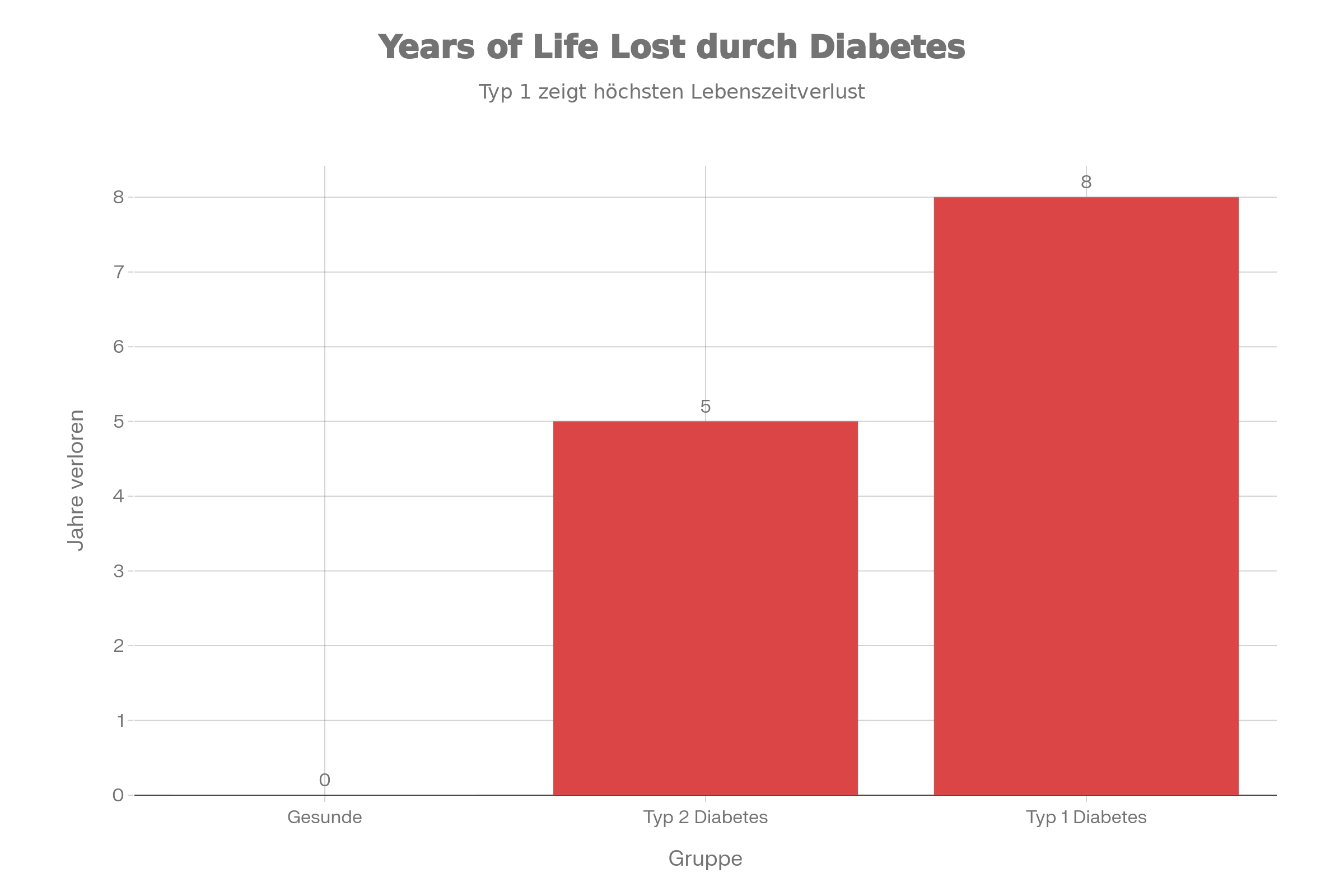
Aktuelle Analysen zur Lebenserwartung zeigen, dass Diabetes nach wie vor mit einem Verlust an Lebensjahren verbunden ist – am stärksten bei Typ 1, gefolgt von Typ 2. In einer britischen Untersuchung verloren Menschen mit Typ-1-Diabetes im Schnitt 7,6 Lebensjahre im Vergleich zu stoffwechselgesunden Personen, wobei Frauen prozentual stärker betroffen waren als Männer.
Dennoch hat sich die Prognose dramatisch verbessert: Moderne Insuline, Sensoren, Pumpen und strukturierte Schulungsprogramme ermöglichen vielen Menschen mit Typ 1 heute eine nahezu normale Lebenserwartung, sofern sie konsequent behandelt und engmaschig betreut werden. Bei Typ 2 lässt sich durch frühe Diagnose, Gewichtsreduktion, konsequenten Lebensstil und moderne Medikamente das Risiko für Herz-Kreislauf- und Nierenerkrankungen deutlich senken.
Besonders relevant für ein langes, gesundes Leben ist, dass Typ-2-Diabetes nicht nur Herzinfarkt und Schlaganfall, sondern auch Demenzrisiko erhöht. Wer Blutzucker, Blutdruck und Lipide gut kontrolliert, Gewicht reduziert und Hypoglykämien vermeidet, kann dieses Risiko erheblich begrenzen und gewinnt nicht nur Jahre, sondern vor allem gesunde, funktionale Lebenszeit.
Ausblick: Von der Einbahnstraße zur Stoffwechselwende
Der Blick auf 2026 zeigt zwei große Trends: Zum einen wird Typ-2-Diabetes immer stärker als metabolisches Syndrom mit Adipositas im Zentrum verstanden, das sich durch Gewichtsreduktion und hormonell wirksame Medikamente häufig entschärfen oder sogar in Remission bringen lässt. Zum anderen verschiebt sich bei Typ 1 der Fokus weg von reiner Blutzuckerkontrolle hin zu einem technisch und psychologisch umfassend begleiteten Leben mit nahezu normaler Lebenserwartung.
Für die Langlebigkeitsmedizin bedeutet das: Nicht der einzelne Nüchternwert entscheidet, sondern das Gesamtpaket aus früher Diagnostik, konsequenter Gewichtskontrolle, intelligenter Hormonnutzung, Organprotektion und mentaler Stabilität. Wer diese Stellschrauben rechtzeitig dreht, kann trotz Diabetes nicht nur lange leben, sondern lange metabolisch jung bleiben.
-
Longevity Wann altern wir besonders stark? Zwei lebensverändernde AlterswellenAltern in Schübchen – der neue Blick auf den Lebenslauf Wer denkt, der menschliche Alterungsprozess verlaufe gleichmäßig und...
-
Longevity Scheinfasten – die kalabrische Wurzel der LanglebigkeitDie moderne Suche nach den Geheimnissen eines langen und gesunden Lebens hat in den vergangenen Jahrzehnten im Labor...
-
Longevity Kälteexposition und Hormesis: Warum ein bisschen Stress gut für Sie sein kannIn einer Welt, in der Gesundheit und Langlebigkeit von großer Bedeutung sind, gewinnen Pioniervorschläge zu Stressreaktionen im Körper...